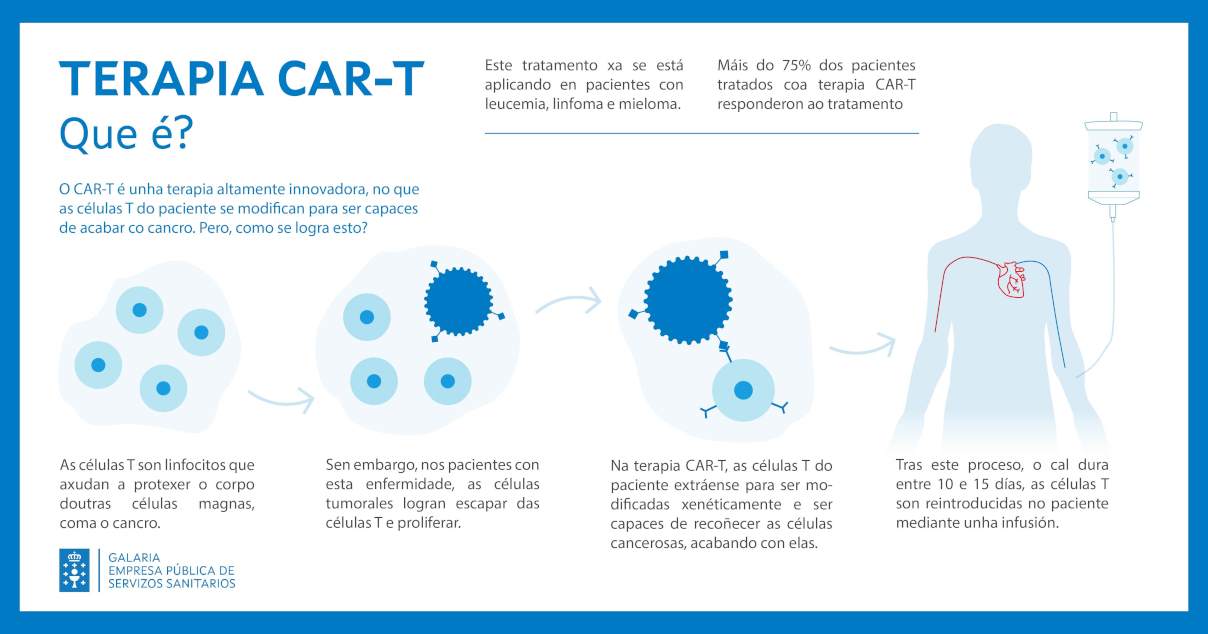
¿Qué es un CAR-T?
Un CAR-T es un tipo de tratamiento en el que las células T del paciente se modifican en el laboratorio para que recuperen la capacidad de atacar las células cancerosas de forma dirigida.
Las células T son un tipo de glóbulo blanco llamado linfocito, parte del sistema inmunitario que ayudan a proteger el cuerpo de las infecciones y a combatir el cáncer. Normalmente, las células T tienen receptores en sus superficies que pueden detectar y adherirse a cualquier célula enferma y matarla. Sin embargo, en el cáncer, las células tumorales pueden escapar a la detección de las células T y proliferar.
En la terapia con células CAR-T, las células T del paciente se extraen, se modifican genéticamente y se reinyectan. Estas células modificadas genéticamente pueden programarse para expresar nuevos receptores en la superficie celular que les permita reconocer a la célula cancerosa y matarla. Estos receptores especiales se llaman receptor de antígeno quimérico (CAR, del inglés "chimeric antigen receptor"). Grandes cantidades de células T con CAR (células CAR-T) se producen en el laboratorio y se administran al paciente mediante infusión.
La terapia de células T con CAR está aprobada en la actualidad sólo para ciertos tipos de cáncer.
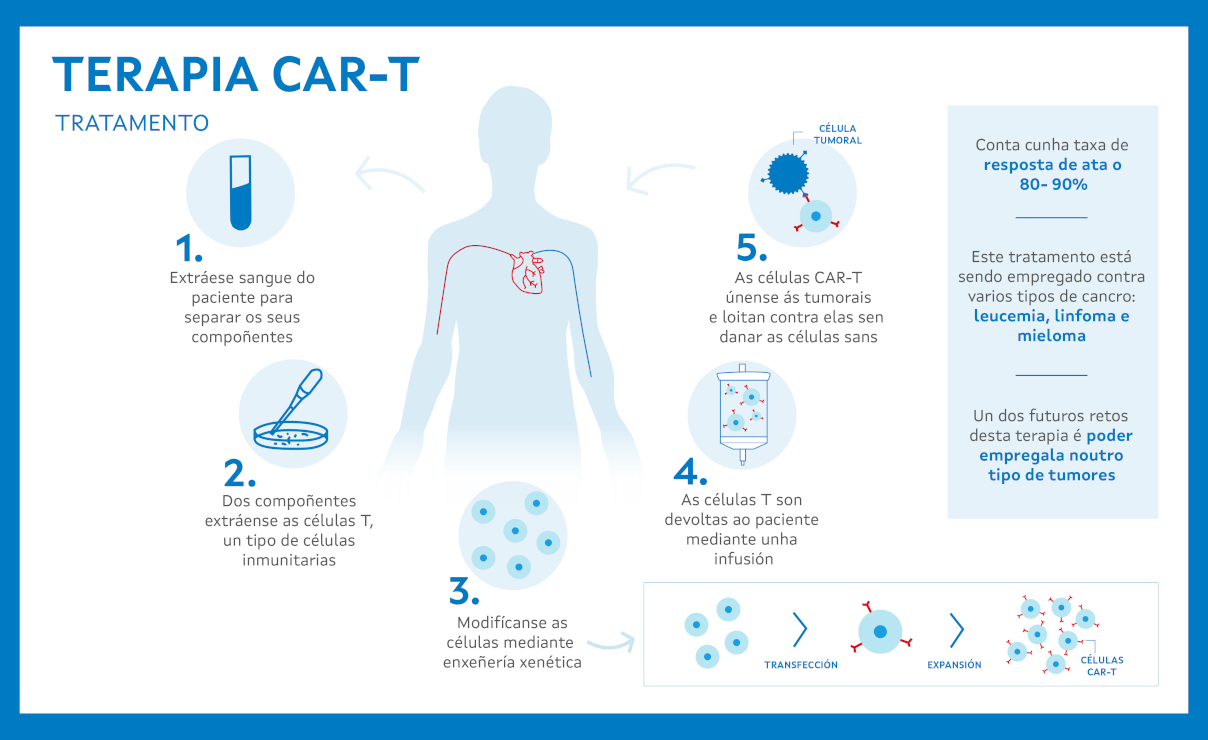
¿Cuáles son las fases de la terapia CAR-T?
- Recolección de las células T: Primero se extraen los linfocitos T del propio paciente a tratar mediante una técnica llamada leucaféresis o aféresis de glóbulos blancos. Durante la estancia hospitalaria, de forma ambulatoria, se procede a la recolección de glóbulos blancos de la sangre del paciente. El procedimiento dura entre cuatro y seis horas. Seguidamente, las células T se envían al laboratorio de fabricación para su modificación genética.
- Modificación genética y expansión: el proceso de modificación genética y multiplicación de las células CAR-T se realiza en un laboratorio especializado (como el Centro de Fabricación de Terapias Avanzadas de Galicia). El medicamento CAR-T obtenido es enviado al centro donde se realizará la infusión. Durante esta fase, que puede tardar de 2 a 4 semanas, el médico puede recomendar al paciente quimioterapia y/o radioterapia adicional para prevenir la evolución de la enfermedad.
- Infusión de las células CAR-T: unos días antes de la infusión de las células CAR-T, el paciente recibe algunas dosis de quimioterapia para acondicionar al organismo, evitar el rechazo y facilitar la función de las células CAR-T. La infusión de células CAR-T es un procedimiento muy parecido a una transfusión sanguínea que suele durar entre 15 y 30 minutos.
- Seguimiento de la terapia: durante las primeras semanas tras la administración de las células CAR-T el paciente estará bajo observación, dado que existe la posibilidad de que ocurran efectos secundarios.
Efectos adversos
Prácticamente no existe ninguna terapia que sea totalmente inocua, sin ningún efecto secundario en ningún paciente. Los CAR-Ts no son una excepción y sus efectos secundarios más frecuentes o importantes son:
- Síndrome de liberación de citoquinas (CRS): es muy frecuente, puede ocurrir hasta en un 80% de los casos. Es el resultado de la activación de células T. Lo que sucede es que grandes cantidades de citoquinas son producidas por el sistema inmune al estar muy activado. Esto puede provocar fiebre alta, hipotensión o mala oxigenación pulmonar. La aparición de estos síntomas es generalmente dentro de la primera semana de tratamiento y generalmente son reversibles. Es frecuente usar el fármaco Tocilizumab para tratar este efecto secundario. Es un anticuerpo monoclonal que se une e inactiva a la IL-6, que está aumentada hasta mil veces en este síndrome.
- Aplasia de células B: en tumores de célula B los CAR-Ts se dirigen contra estas células B, lo cual puede conducir a este efecto secundario: destrucción no solo de las células B cancerosas, sino también de las células B normales que son las que fabrican inmunoglobulinas. Provoca una cierta indefensión frente a infecciones. Para prevenirlas se administran inmunoglobulinas por vía intravenosa.
- Síndrome de lisis tumoral (TLS): Son complicaciones metabólicas derivadas de la ruptura de las células con el inicio del tratamiento.
- Neuro-toxicidad: Puede variar desde temblor hasta convulsiones y edema cerebral. Se debe al aumento de niveles de interleucinas inflamatorias a nivel de sistema nervioso y también a la acción de las células CAR-T a este nivel. En general es una complicación también reversible.
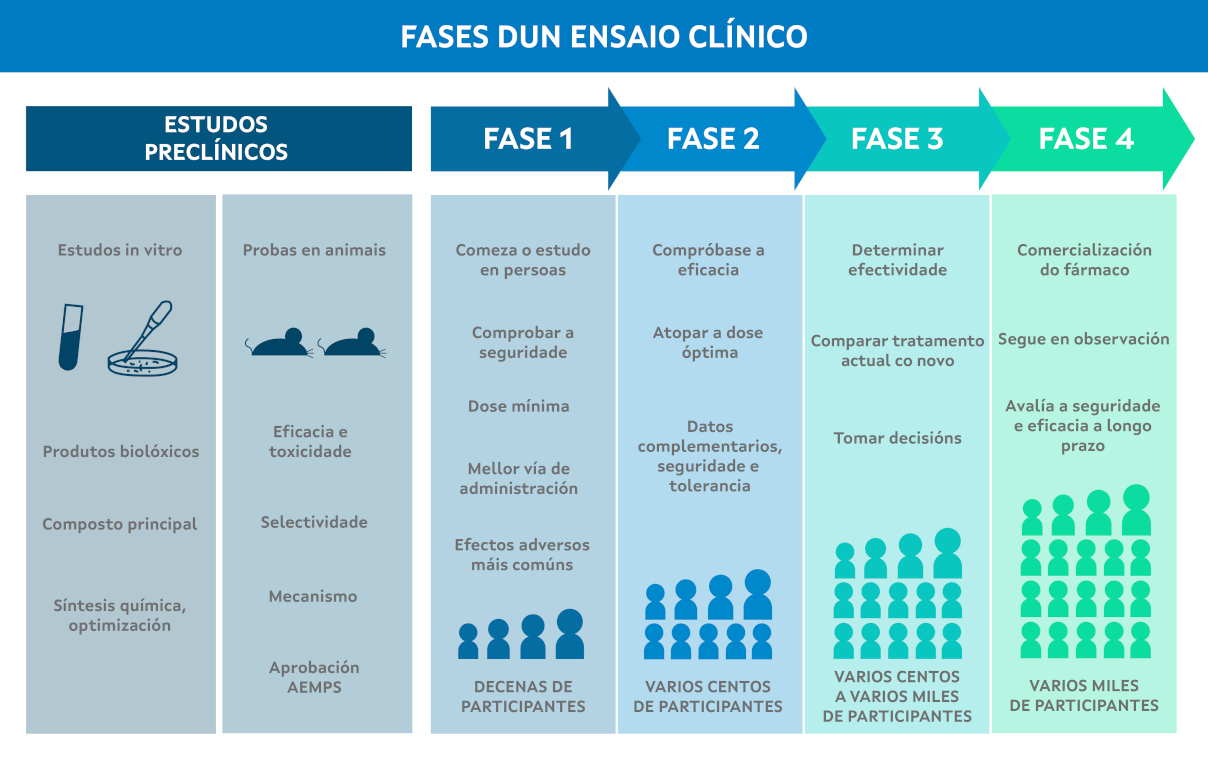
Ensayos clínicos con medicamentos de terapia avanzada
Para que un CAR-T pueda llegar a ser comercializado debe pasar por diferentes fases preclínicas y clínicas.
Una vez los estudios preclínicos celulares y en modelos animales han demostrado la efectividad del nuevo tratamiento con 3 pruebas exitosas en modelos animales en condiciones GMP, se ha presentado toda la documentación a la AEMPS y se ha recibido la autorización pertinente, el nuevo tratamiento puede pasar a ensayo clínico, en la primera fase denominada Fase I. En esta primera fase se lleva a cabo una prueba en unos 10-30 pacientes debidamente seleccionados y se estudia la seguridad del tratamiento. Si se obtienen resultados satisfactorios en cuanto a seguridad y farmacocinética, el ensayo clínico puede pasar a Fase II, donde se evalúa la efectividad en un grupo de 100-200 pacientes, y finalmente a Fase III, en un grupo muy amplio de pacientes para estudiar la funcionalidad. La última fase, Fase IV, es una fase de vigilancia que se lleva a cabo una vez el fármaco ya está siendo comercializado.
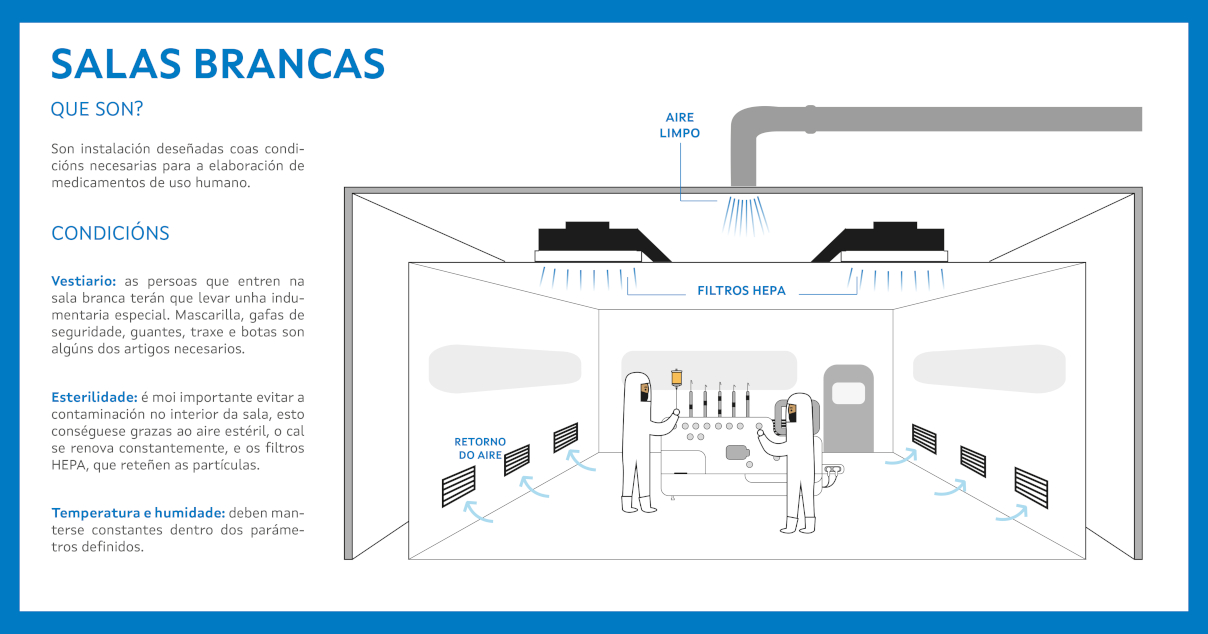
¿Qué es una sala blanca?
Una sala blanca es el lugar donde se fabrican medicamentos en condiciones controladas. Es una instalación especialmente diseñada, construida y validada para cumplir las NCF, condición necesaria para la producción de medicamentos de uso humano. Estas normas son requisitos de calidad específicos para fabricantes de medicamentos. La implantación del sistema de gestión de la calidad afecta al personal, a locales y equipos, al sistema de documentación, a los procesos de producción, al control de calidad, a la retirada de productos del mercado y a inspecciones.